Наблюдение трихобезоара желудка и синдрома Рапунцель у 9-летней девочки.
Наблюдение трихобезоара желудка и синдрома Рапунцель у 9-летней девочки.
Соколов Ю.Ю. [1], Стоногин С.В.[2], Кошурникова А.С. [2], Афонин Д.В. [2], Любанская С.Ю. [2], Раппопорт Л.М[2].
Observation of trichobezoar of stomach and syndrome Rapunzel at 9-year-old girl.
Sokolov Yu.Yu.[1], Stonogin S.V.[2], Koshurnikova A.S. [2], Afonin D.V.[2], Lyubanskaya S.Y.[2], Rappoport L.M[2].
[1] Российская Медицинская Академия Непрерывного Профессионального Образования. 125993, г. Москва, ул. Баррикадная, д. 2/1, стр. 1
[1] Russian Medical Academy of Continuous Professional Education. 25993, Moscow, Barrikadnaya St., 2/1, building 1
[2] Государственное Бюджетное Учреждение Здравоохранения Детская Городская Клиническая Больница имени З.А. Башляевой Департамента Здравоохранения Москвы. 1325373 Москва, улица Героев Панфиловцев, дом 28
[2] Government budgetary health institution Z.A. Bashlyaeva Children's Municipal Clinical Hospital of Moscow Health Department 1325373 Moscow, Geroyev Panfilovtsev Street, 28
Соколов Юрий Юрьевич – заведующий кафедрой детской хирургии Российской Медицинской Академии Непрерывного Профессионального образования, доктор медицинских наук, профессор, e-mail: sokolov-surg@yandex.ru, телефон -8-985-774-32-80
Стоногин Сергей Васильевич – врач-детский хирург хирургического отделения Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, кандидат медицинских наук, e-mail: svas70@mail.ru, orcid 0000-0003-3531-5849 телефон 8-916-306-17-57
Кошурникова Анастасия Сергеевна – заведующая эндоскопическим отделением Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, e-mail: saller03@mail.ru
Афонин Дмитрий Владимирович - врач-анестезиолог отделения анестезиологии Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, e-mail: afonin70@list.ru
Любанская Светлана Юрьевна - врач-детский хирург хирургического отделения Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, e-mail: vanputilina@yandex.ru
Раппопорт Любовь Михайловна - врач-детский хирург хирургического отделения Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, e-mail: lrappoport@mail.ru
Sokolov Yury Yuryevich is the head of the department of children's surgery in the Russian Medical Academy of Continuous Professional Education, doctor of medical sciences, professor, e-mail: sokolov-surg@yandex.ru, phone number-8-985-774-32-80
Stonogin Sergey Vasilyevich – a pediatric surgeon in the surgical unit of Government budgetary health institution Z.A. Bashlyaeva Children's Municipal Clinical Hospital of Moscow Health Department, candidate of medical sciences, e-mail: svas70@mail.ru, phone number 8-916-306-17-57
Koshurnikova Anastasia Sergeyevna is the manager of endoscopic office of State budgetary institution of the Children's municipal clinical hospital named Z.A. Bashlyaeva of the Moscow Department of Healthcare, e-mail: saller03@mail.ru
Afonin Dmitry Vladimirovich - a pediatric anesthesiologist in the anesthesiology unit, Government budgetary health institution Z.A. Bashlyaeva Children's Municipal Clinical Hospital of Moscow Health Department, e-mail: afonin70@list.ru
Lyubanskaya Svetlana Yurevna - a pediatric surgeon in the surgical unit of Government budgetary health institution Z.A. Bashlyaeva Children's Municipal Clinical Hospital of Moscow Health Department, e-mail: vanputilina@yandex.ru
Rappoport Lyubov Mikhaelovna - a pediatric surgeon in the surgical unit of Government budgetary health institution Z.A. Bashlyaeva Children's Municipal Clinical Hospital of Moscow Health Department, e-mail: lrappoport@mail.ru
Резюме. В статье представлено чрезвычайно редкое клиническое наблюдение трихобезоара желудка большого размера у девочки 9 лет. Длительное время заболевание протекало бессимптомно. Наличие пальпируемого объёмного образования в проекции желудка позволило заподозрить наличие безоара желудка. Вследствие большого размера трихобезоара он был удален хирургическим способом с хорошим клиническим эффектом. Девочка была выписана с выздоровлением. Данный случай демонстрирует выбор оптимальной тактики при диагностике и хирургическом лечении ребенка с трихобезоаром большого размера.
Summary. Extremely rare case of a giant stomach trichobezoar in a 9- year-old girl. The disease was asymptomatic for a long time. Presence of a mass which could be palpated through the abdominal wall in stomach area suggested stomach bezoar formation. Owing to it’s big size, the trichobezoar was removed surgically with a good clinical result. The girl was discharged fully recovered. This case demonstrates the choice of optimum diagnostic and surgical tactics in a child with a giant trichobezoar.
Трихобезоары достаточно редко встречаются в клинической практике [1]. Вначале заболевание зачастую протекает бессимптомно, что создает трудности для ранней диагностики и последующего лечения.
Клиническое наблюдение.
Девочка 9 лет поступила с жалобами на боль в животе.
Из анамнеза известно, что боль в животе беспокоит девочку в течение пяти суток.
При осмотре ребенка обращает на себя внимание наличие пальпируемого в проекции желудка объемного образования брюшной полости плотной консистенции, повторяющего контур желудка, безболезненного при пальпации. Симптомов раздражения брюшины нет.
На обзорной рентгенограмме брюшной полости свободного газа и уровней жидкости не выявлено. В проекции пилорического отдела желудка и луковицы двенадцатиперстной кишки выявлена тень повышенной плотности неправильно линейной формы с четкими ровными контурами однородной структуры – обызвествление?
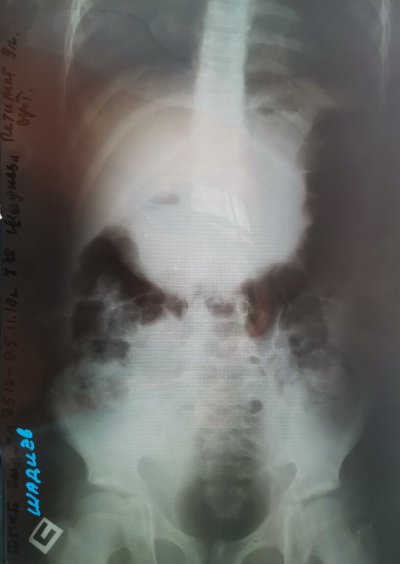
Рис 1 – обзорная рентгенограмма брюшной полости.
Был заподозрен трихобезоар желудка, и ребенок госпитализирован в хирургическое отделение.
При УЗИ брюшной полости желудок увеличен, просвет полностью экранирован эхо-плотным содержимым с эффектом акустической тени. 12-перстная кишка расширена до 3 см, в просвете гиперэхогенные включения 12-16мм с акустической тенью. В левой половине живота участки тонкой кишки протяженностью до 10 см с резко утолщенными (до 1,5 см) стенками и гиперэхогенными включениями в просвете. Эхографически диагностирован трихобезоар желудка, обтурационная кишечная непроходимость.
При ЭГДС пищевод свободно проходим, не деформирован, в просвете умеренное количество слизистого секрета. Видимая слизистая пищевода бледно-розовая на всем протяжении. В просвете желудка визуализируется больших размеров инородное тело с фрагментами волос и пищевых непереварившихся масс (трихобезоар), выполняющее полностью дно, тело и антральный отдел желудка, аппарат проведен между трихобезоаром и задней стенкой желудка по просвету, при инсуффляции просвет желудка плохо расправляется воздухом, в теле желудка по задней стенке ближе к большой кривизне на слизистой визуализируются единичные эрозии округлой формы до 0,4 см в диаметре с гиперемией вокруг и наложениями фибрина. Привратник визуализировать не представляется возможным, просвет желудка плохо расправляется воздухом, вероятнее всего дистальный конец трихобезоара стелется в просвет пилорического канала. Заключение: Трихобезоар желудка. Эрозии желудка.
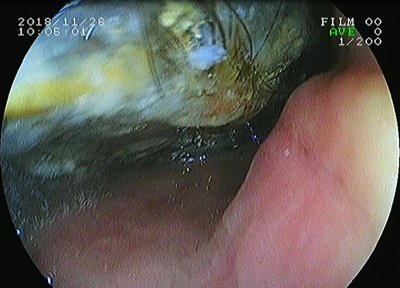
Рис 2 – фото трихобезоара при ЭГДС.
Учитывая размеры трихобезоара, выставлены показания к оперативному лечению. Выполнена верхняя срединная лапаротомия. При ревизии в просвете желудка определяется больших размеров плотное инородное тело. Передняя стенка желудка в области тела инфильтрирована и гиперемирована. На переднюю стенку желудка наложены швы-держалки. Поперечная гастротомия.
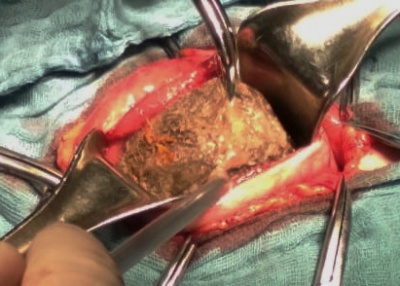
Рис 3 – интраоперационное фото. Через гастротомическую рану виден трихобезоар большого размера.
Из просвета желудка удален трихобезоар размерами 20x5x4 см с длинным до 35 см «хвостом», который уходил в тонкую кишку (синдром Рапунцель).
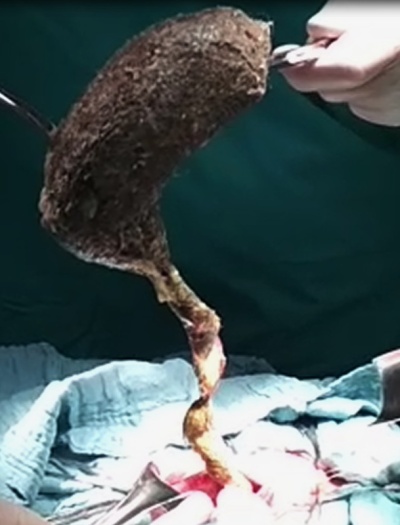
Рис 4 – интраоперационное фото. Из желудка извлечен трихобезоар большого размера с длинным “хвостом”.
Гастротомическая рана зашита 2-х рядным швом. При ревизии начального отдела тощей кишки обнаружены несколько ретроградных инвагинаций, который расправлены.
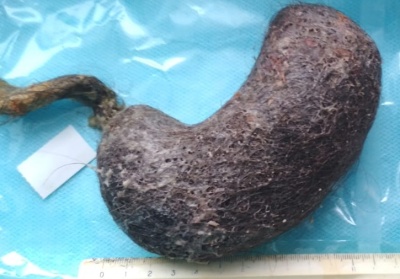
Рис 5 – фото извлеченного из желудка
трихобезоара

Рис 6 – фото “хвоста” трихобезоара длиной 35см
Длительность операции 45 минут. Послеоперационный период гладкий. Выписана домой на 12-ые сутки после операции в удовлетворительном состоянии.
Обсуждение.
Безоар (лат.-bezoar; араб. badzar — предохраняющий против яда). — инородное тело, образующееся в желудке из проглоченных не перевариваемых веществ, частиц пищи и слизи.
Согласно классификации [1] безоары желудка и кишечника можно разделить на следующие группы:
1. Трихобезоары, или волосяные шары. Образуются в результате заглатывания волос. Встречаются чаще у женщин и девочек, имеющих привычку жевать волосы, особенно у лиц с неполноценной психикой. Возможен профессиональный характер заглатывания волос (парикмахеры, работники щеточного производства).
2. Фитобезоары, или безоары растительного происхождения. Формируются в желудке в результате употребления в пищу больших количеств хурмы, дикой груши, кедровых орехов. Основа их – растительная клетчатка.
3. Стибо(себо)безоары – безоары животного происхождения. Возникают в желудке под воздействием холодной воды после принятого в большом количестве говяжьего или бараньего жира.
4. Безоары органического происхождения. Образуются в желудке при заглатывании некоторых лекарственных веществ (салол), столярной политуры: лаков, смол, гудрона, при минерализации сгустка крови в просвете желудка.
5. Безоары эмбрионального происхождения. Формируются из дермоид-ной кисты желудка. К этой группе следует отнести и мекониевые камни.
6. Полибезоары – безоары смешанного происхождения [2].
В отечественной литературе впервые о трихобезоаре желудка сообщил В.В. Мыш (1912); он описал «волосяную опухоль» весом 2800 г. [3]. В мировой литературе до 1991 г. было описано около 400 случаев. Данная патология относительно редко встречается в детском возрасте, и в связи с этим практические врачи недостаточно знакомы с причинами формирования безоаров, клиникой и диагностикой этого заболевания. Среди них наибольшую частоту и значимость в педиатрической практике имеют фито- и трихобезоары.
Трихобезоар может быть образован волосами пациента, другого человека или животного, волокнами ковра, шерстью одежды или одеяла, волосами кукол и других игрушек. Впервые описан в 1779г. [4]. Истинная частота встречаемости в педиатрической популяции безоаров неизвестна. Чаще безоары встречаются у женщин, подростков и у всех детей с психическими или неврологическими расстройствами [5].
Трихофагия (постоянное влечение и компульсивное употребление непищевых веществ), трихотилломания, депрессия, обсессивно-компульсивное расстройство являются психическими расстройствами, приводящими к образованию трихобезоаров [6,7,8,9]. Факторами риска формирования трихобезоаров являются также аномалии стро ения желудочно-кишечного тракта, способ ствующие замедлению пассажа пищевых масс. Еще более редким является трихобезоар, сформированный до такой степени, что он распространяется через привратник в тонкую кишку, вызывая симптомы синдрома Рапунцеля [10], включая панкреатит. Синдром Рапунцеля является особенно редким у мальчиков. Приблизительно 40 случаев описано в литературе [11, 12, 13]. Синдром назван в честь сказки, написанной в 1812 году братьями Гримм о молодой деве Рапунцель с длинными волосами, которая опускала волосы на землю из замка, который был тюремной башней, чтобы позволить ее юному принцу взобраться на ее окно и вернуть ее. Трихобезоары локализуются чаще в желудке и редко - в тонкой кишке.
Симптомами являются необъяснимые боли в животе, анорексия, рвота, потеря веса, астенизация, неприятный запах изо рта в сочетании с алопецией, особенно у девочек (90%), и особенно с пальпируемым объёмным образованием в эпигастральной области [14]. Отсутствие специфических симптомов приводи к поздней диагностике трихобезоаров у детей. К осложнениям безоара относятся развитие язв желудка, желудочные кровотечения и перфорации желудка, тонкой кишки с развитием перитонита, кишечная инвагинация, механическая желтуха, энтеропатия с потерей белка, стеаторея, панкреатит, инвагинация, желтуха и аппендицит [15].
При диагностике трихобезоаров используется рентгенография с контрастированием, ЭГДС, УЗИ, компьютерная томография [16].
Методы лечения зависят от вида безоара и его локализации. Различают консервативные и хирургические виды лечения. Механическая фрагментация, химические вещества для растворения мелких трихобезоаров – возможные варианты, помимо хирургических методик. Используется также эндоскопическое удаление небольших трихобезоаров [17]. Сообщалось также об эффективном использовании Coca-Cola для растворения безоара желудка. Лапароскопическое удаление трихобезоара впервые описано Nirasawa V. 1998 [18].
Удаление трихобезоаров проводится эндоскопически, когда это возможно, хотя этот подход редко бывает успешным из-за высокой плотности и большого размера трихобезоара. По этим же причинам оперативное удаление часто проводится открытым способом. Ряд авторов считают лапаротомный доступ более выгодным при удалении трихобезоаров большого размера и сложной конфигурации [19]. Dorn и соавторы описывают полностью лапароскопический вариант операции, при котором выпоняется 10-миллиметровое отверстие в стенке желудка для создания условий удаления безоара фрагментарно с помощью гастроскопа. Хотя такой подход сводит к минимуму риск инфицирования брюшной полости, он требует длительной операции (около 6 часов) [20]. Kanetaka и др. описывают аналогичный подход с использованием 2-канального подхода для фрагментации безоара с помощью лапароскопических ножниц с последующим извлечением безоара с помощью эндоскопа. Этот вариант также занимает много времени [21]. Способ, при котором была сделана лапароскопическая гастростомия для перемещения безоара в лапароскопический пакет, который затем извлекался на брюшную стенку, описан Shami с соавт. [22]. При этом варианте увеличивается риск инфицирования брюшной полости. Независимо от подхода, ретроспективный обзор лапароскопического и открытого удаления безоаров [23], позволяет предположить, что лапароскопическое удаление может привести к меньшему количеству осложнений и уменьшению продолжительности госпитализации.
Наблюдение психиатра и прием психотропных препаратов необходимы для профилактики рецидивов заболевания [24].
Литература:
1) Арабаджян В.А. и др. Безоары в хирургической практике // Росс. мед. журн. – 1996. – №4. – С.51-53
2) Бебуришвили А.Г., Мандрико В.В., Акинчиц А.Н. Инородные тела желудочно-кишечного тракта. Учебно-методическое пособие для врачей-интернов, клинических ординаторов, хирургов и эндоскопистов. Издательство ВолГМУ, Волгоград 2007
3) Доржиев Б.Д. Трихобезоар в хирургической практике по материалам ДХО ГКБСМП им. В.В. Ангапова г. Улан-Удэ // Бюлл. ВСНЦ СО РАМН. – 2009. – № 2 (66). – С. 239–240
4) Baudamant WW. Memoire sur des cheveux trouves dans i'estomac et dans les in-testines greles. J Med Chir Pharm 1779;52:507-14. Article in French.
5) Azenedo S., Lopes J, Marques A, Mounato P. Freitos L, Leases M. Successful endoscopic resciution of a Jorge gastric bezoar in о child. World J Gastroinest Endosc 20l1;3:129-32.
6) Ю. Ю. Соколов, М. И. Давидов. Редкие наблюдения безоаров у детей. Российский педиатрический журнал. 2006, 1, 54-56
7) Соколов Ю.Ю., Давидов М.И. Безоары желудочно-кишечного тракта у детей, Хирургические аспекты педиатрии, 2008,60-65.
8) Armstrong J.H., Holtnnuller К.С., Barcia PJ. Gastric trichobezoar as a manifestation of child abuse, Curr Surg 2001;58:202-4
9) Tiago Santos et al. Trichophagia and trichobezoar: case report. Clinical practice and epidemiology in mental health: CP & EMH В (2012): 43.
10) Vaughan E.D. Jr, Sawyers J.L., Scott HW Jr: The Rapunzel syndrome. An unusual complication of intestinal bezoar. Surgery 1968, 63:339-343.
11) Emre A.U., Tascilar 0., Karadeniz G. et al. Rapunzel syndrome of a cotton bezoar in a multimorbid patient. Clinics (Sao Paulo) 2008;63:285-8.
12) Hirugade S.T., Talpallikar M.C., Deshpande A.V. et al. Rapunzel syndrome with a long tail. Indian J Pediatr 2001;68:895-6.
13) Naik S., Gupta V., Rangole A. et al. Rapunzel syndrome reviewed and redefined. Dig Surg 2007;24:157-61.
14) Gorter R.R., Kneepkens C.M., Mattens E.C. et al (2010) Management of trichobezoar: case report and literature review. Pediatr Surg Int 26:457-463
- Singla S.L., Rattan K.N., Kaushik N et al. Rapunzel syndrome: a case report. Am J Gastroenterol 1999; 94: 1970-71
16) Shad wan A and Mohammad A. "Small bowel obstruction due to trichobezoar: role of upper endoscopy in diagnosis”. Gastrointestinal Endoscopy Б2.6 (2000): 7G4-7G6
17)
18) Nirasawa V. Mori T., Ito Y., Tanaka H. et al. Laparoscopic removal of a large gastric trichobezoar. J Pediatr Surg 1998;33:663-5.
19) Marique L., Wirtz M., Henkens A. et al. J Gastrointest Surg (2017) 21: 1093
20) Dorn H.F., Gillick J.L., Stringel G. Laparoscopic intragastric removal of giant trichobezoar. JSLS 2010;14:259-62.
21) Kanetaka K., Azuma T., Ito S. et al. Two-channel method for retrieval of gastric trichobezoar: report of a case. J Pediatr Surg 2003;38:e7
22) Shami S.B., Jararaa A.A., Hamade A. et al. Laparoscopic removal of a huge gastric trichobezoar in a patient with trichotillomania. Surg Laparose Endosc Pereutan Tech 2007;17:197-200.
23) Yau K.K., Siu W.T., Law B.K. et al. Laparoscopic approach compared with conventional open approach for bezoar-induced small-bowel obstruction. Arch Surg 2005:140:972-5.
24) Frey A.S., McKee M., King I.A. et al. Hair apparent: rapunzel syndrome. American journal of Psychiatry 2005: 162:242-43
Observation of stomach trichobezoar and Rapunzel syndrome in a 9-year-old girl.
Yu.Yu. Sokolov [1], S.V. Stonogin [2], S.A. Korovin [1], A.S. Koshurnikova [2], D.V. Afonin [2], S.Yu. Lubanskaya [2], L.M. Rappoport [2].
Russian Medical Academy of Continuing Professional Education. 125993, Moscow, Barrikadnaya Street, 2/1, bldg. 1
[2] Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. 1325373, Moscow, Geroev Panfilovtsev Street, 28.
Yury Yurievich Sokolov - Head of the Department of Pediatric Surgery of the Russian Medical Academy of Continuing Professional Education, M.D. (Doctor of Medical Sciences), Professor. E-mail: sokolov-surg@yandex.ru, tel.: -8-985-774-32-80
Sergey Vasilyevich Stonogin — Pediatric Surgeon at the Surgical Department of the Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. M.D. (Candidate of Medical Sciences). E-mail: svas70@mail.ru, tel.: 8-916-306-17-57
Anastasia Sergeevna Koshurnikova — Head of the Department of Endoscopy of the Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. E-mail: saller03@mail.ru
Dmitry Vladimirovich Afonin - Anesthesiologist at the Department of Anesthesiology of the Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. E-mail: afonin70@list.ru
Svetlana Yurievna Lyubanskaya — Pediatric Surgeon at the Surgical Department of the Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. E-mail: vanputilina@yandex.ru
Lyubov Mikhailovna Rappoport — Pediatric Surgeon at the Surgical Department of the Z.A. Bashlyaeva City Children's Hospital State Budgetary Healthcare Institution, Moscow Healthcare Department. E-mail: lrappoport@mail.ru
Abstract. This article describes a very rare clinical case of a large gastric trichobezoar in a 9 year old girl. The disease was asymptomatic for a long period of time. The presence of palpable mass in the projection of the stomach raised suspicion of the trichobezoar. The large size of the trichobezoar allowed it to be surgically resected with good clinical effect. The girl was discharged for recovery. This case illustrates the search for optimal tactics for the diagnosis and surgical treatment of large trichobezoar in a child.
Trichobezoars are a condition rarely encountered in clinical practice [1]. Initially, the disease often takes an asymptomatic course, which poses challenges for diagnosis and subsequent treatment.
Clinical case.
A 9 year old girl was admitted with complaints of abdominal pain.
The medical history indicates that the girl had been noticing abdominal pain for five days.
Upon examination, the presence of a painless palpable mass of the abdomen in the projection of the stomach with a dense consistency, which follows the shape of the stomach, is notable. There are no symptoms of peritoneal irritation.
A plain X-ray of the abdominal cavity did not reveal signs of free gas or fluid. In the projection of the pyloric section of the stomach and duodenal bulb, a shadow with increased density, irregular form and clear smooth contours with homogeneous structure was observed – calcification?

Fig. 1 — Plain X-ray of the abdominal cavity.
Trichobezoar of the stomach was suspected, and the child was hospitalized in the surgical unit.
An abdominal ultrasound showed an enlarged stomach; the lumen was completely obscured with echo-dense contents with an effect of acoustic shadow. The duodenum was dilated up to 3 cm, with hyperechogenic 12-16 mm inclusions with an acoustic shadow in the lumen. In the left side of the abdomen, there are areas of the small intestine up to 10 cm long with sharply thickened (up to 1.5 cm) walls and hyperechogenic inclusions in the lumen. On the basis of the echographic results, trichobezoar of the stomach, obturatory intestinal obstruction was diagnosed.
During EGDS, the esophagus is fully patent, not deformed, with a moderate amount of mucous secretion in the lumen. Visible esophagus mucosa is pale pink over the whole length. In the lumen of the stomach, a large foreign body with fragments of hair and undigested food (trichobezoar) is visualized, completely covering the bottom, body and antral section of the stomach. The apparatus was passed between the trichobezoar and the back wall of the stomach; with insufflation, the lumen of the stomach is poorly distensed by air, on the mucosa of the body of the stomach, on the back wall closer to the large curvature, single round-shaped errosions up to 0.4 cm in diameter are visualized on the mucosa with surrounding hyperemia and fibrin overlays. The pylorus is not visualized; the lumen of the stomach is poorly distensed on insufflation; most likely, the distal end of the trichobezoar lies in the lumen of the piloric canal. Conclusion: trichobezoar. Gastric erosions.

Fig. 2 – Photo of the trichobezoar during EGDS.
Considering the size of the trichobezoar, surgical treatment was indicated. An upper midline laparotomy was performed. Upon revision, a large dense foreign mass was found in the gastric lumen. Infiltration and hyperemia of the anterior wall of the stomach. Stay sutures were applied on the anterior wall. Transverse gastrotomy.

Fig. 3 - intraoperative photo. A large trichobezoar is seen through the gastrotomy wound.
A trichobezoar with dimensions 20x5x4 cm with long (up to35 cm) tail, extending to the small intestine (Rapunzel syndrome), was removed from the stomach.

Fig. 4 - intraoperative photo. A large trichobezoar with a long tail was removed from the stomach.
The gastrotomy wound was sutured with a double-row suture. Upon revision of the proximal segment of the jejunum, several retrograde intussusceptions were found, which were restored.

Fig. 5 - photo of the removed
trichobezoar

Fig. 6 - photo of the 35 cm "tail" of the trichobezoar
Surgery duration: 45 min. The postoperative period was uncomplicated. The patient was discharged on the 12th day after the surgery in satisfactory condition.
Discussion
Bezoar (Latin 'bezoar', Arabic 'badzar' – protecting from venom) — a foreign body, which is formed in the stomach from swallowed undigested objects, food particles and mucus.
According to the classification [1], bezoars of the stomach and intestines can be divided into following groups:
1. Trichobezoars, or hair balls. Develop as a result of hair swallowing. More common in women and girls who have a habit of chewing their hair, especially in individuals with mental disorders. Hair swallowing may also occur for occupational reasons (hairdressers, brush manufacturing workers).
2. Phytobezoar, or bezoars of plant origin. Form in the stomach due to consumption of a large amount of persimmon, wild pear, pine nuts. Their basis is a vegetable fiber.
3. Sebobezoars – bezoars of animal origin. They form in the stomach in the case of consumption of cold water after eating a large amount of beef or lamb fat.
4. Organic bezoars. Develop in the stomach after consumption of some drug products (Salol), carpentry products: laquer, resins, gas tar, during blood clot mineralization in the gastric lumen.
5. Bezoars of embryonal origin. Develop from the dermoid cyst in the stomach. Meconial cysts can be attributed to this group.
6. Polybezoars – bezoars of combined origin [2].
The first data about bezoars in Russian medical literature was presented by V.V. Vych (1912): he described a "hair tumor" with a mass of 2800 g [3]. Approximately 400 cases were described in the worldwide medical literature before 1991. This pathology is relatively rare in childhood, so clinicians are not sufficiently familiar with the etiology, clinical signs and diagnostics of the disease. The most frequent and significant in pediatrics are phyto- and trichobeoars.
A trichobezoar can be formed from the hair of a patient, of another person or animal, carpet fibers, wool clothes or blankets, the hair of dolls and other toys. First described in 1779 [4]. The true occurrence of bezoars in the pediatric population is unknown. Bezoars are more common in women, adolescents and in all children with mental or neurological disorders [5].
Trichophagia (permanent attraction and compulsive consumption of non-food substances), trichotillomania, depression, and obsessive-compulsive disorder are mental disorders that can lead to the formation of trichobezoars [6,7,8,9]. Anomalies of the gastrointestinal tract, which contribute to the slowdown of the passage of food masses, are also risk factors for the formation of trichobezoars. A trichobezoar formed to such an extent that it spreads through the pylorus into the small intestine, causing symptoms of Rapunzel syndrome [10], including pancreatitis, is even more uncommon. Rapunzel syndrome is particularly rare in boys. Approximately 40 cases are described in the literature [11, 12, 13]. The syndrome is named after a fairy tale written in 1812 by the Grimm brothers about a young, long-haired maiden Rapunzel, who threw her hair to the ground from the castle where she was imprisoned to allow a young prince to climb up to her window and rescue her. Trichobezoars are most often localized in the stomach and rarely in the small intestine.
Symptoms include unexplained abdominal pain, anorexia, vomiting, weight loss, asthenization, bad breath combined with alopecia, especially in girls (90%), and especially with palpable volumetric education in the epigastric area [14]. The lack of specific symptoms leads to the late diagnosis of trichobezoars in children. Complications of bezoars include the development of gastric ulcers, gastric bleeding and perforation of the stomach, the small intestine with the development of peritonitis, intestinal intussusception, mechanical jaundice, enteropathy with protein loss, steatorhea, pancreatitis, invagination, jaundice and appendicitis [15].
Contrast-enhanced X-ray, EGDS, ultrasound, and computed tomography are used for the diagnosis of trichobezoars [16].
Treatment methods depend on the type of bezoar and its localization. There exist conservative and surgical treatments. Mechanical fragmentation and the use of chemicals to dissolve small trichobezoars are possible options, in addition to surgical techniques. The endoscopic removal of small trichobezoars is also used [17]. It was also reported that Coca-Cola was effectively used to dissolve a gastric bezoar. The laparoscopic removal of a trichobezoar was first described by V. Nirasawa in 1998 [18].
The removal of trichobezoars is performed endoscopically whenever possible, although this approach is rarely successful due to the high density and large size of trichobezoars. For the same reasons, rapid open surgical removal is performed often. Some authors consider the laparotomy approach to be more beneficial when removing trichobezoars of large size and complex configuration [19]. Dorn et al. describe a completely laparoscopic variant of the surgery, in which a 10-mm hole in the stomach wall is formed to create the conditions for the removal of the bezoar fragmentally using a gastroscope. Although this approach minimizes the risk of abdominal infection, it requires a surgery of prolonged length (about 6 hours) [20]. Kanetaka et al. describe a similar method using a 2-channel approach for the fragmentation of the bezoar with laparoscopic scissors, followed by the extraction of the bezoar using an endoscope. This option is also associated with a prolonged procedure time [21]. A method in which laparoscopic gastrostomy is done in order to move the bezoar into a laparoscopic bag with following extraction through the abdominal wall was described by Shami et al. [22]. This option increases the risk of abdominal infection. Regardless of the approach, a retrospective review of laparoscopic and open bezoar removal [23] suggests that laparoscopic removal can lead to fewer complications and reduce the time of hospitalization.
Psychiatric supervision and the administration of psychotropic drugs are necessary for prevention of disease recurrence [24].
References:
1) V.A. Arabajyan et al. Bezoars in surgical practice [Bezoary v khirurgicheskoy praktike], Ross. med. mag, 1996, vol. 4, pp. 51-53.
2) A.G. Beburishvili, V.V. Mandriko, A.N. Akinchits. Foreign bodies of the gastrointestinal tract. A textbook for interns, clinical residents, surgeons and endoscopists [Inorodnyye tela zheludochno-kishechnogo trakta. Uchebno-metodicheskoye posobiye dlya vrachey-internov, klinicheskikh ordinatorov, khirurgov i endoskopistov]. VolSMU Press, Volgograd, 2007.
3) B.D. Dorzhiev. Trichobezoar in surgical practice, based on the materials of the CSD of the V.V. Angapov SCHEM, Ulan-Ude [Trikhobezoar v khirurgicheskoy praktike po materialam DKHO GKBSMP im. V.V. Angapova g. Ulan-Ude], VSNC SO RAMS Bulletin, 2009, Vol. 2 (66), pp. 239—240.
4) Baudamant WW. Memoire sur des cheveux trouves dans i'estomac et dans les in-testines greles. J Med Chir Pharm 1779;52:507-14. Article in French.
5) Azenedo S., Lopes J, Marques A, Mounato P. Freitos L, Leases M. Successful endoscopic resciution of a Jorge gastric bezoar in o child. World J Gastroinest Endosc 20l1;3:129-32.
6) Yu. Yu. Sokolov, M.I. Davidov. Rare observations of bezoars in children [Redkiye nablyudeniya bezoarov u detey]. Russian pediatric magazine [Rossiyskiy pediatricheskiy zhurnal], 2006, 1, pp. 54-56.
7) Yu. Yu. Sokolov, M.I. Davidov. Bezoars of gastrointestinal tract in children, Surgical aspects of pediatrics [Bezoary zheludochno-kishechnogo trakta u detey, Khirurgicheskiye aspekty pediatrii], 2008, pp. 60-65.
8) Armstrong J.H., Holtnnuller К.С., Barcia PJ. Gastric trichobezoar as a manifestation of child abuse, Curr Surg 2001;58:202-4
9) Tiago Santos et al. Trichophagia and trichobezoar: case report. Clinical practice and epidemiology in mental health: CP & EMH В (2012): 43.
10) Vaughan E.D. Jr, Sawyers J.L., Scott HW Jr: The Rapunzel syndrome. An unusual complication of intestinal bezoar. Surgery 1968, 63:339-343.
11) Emre A.U., Tascilar 0., Karadeniz G. et al. Rapunzel syndrome of a cotton bezoar in a multimorbid patient. Clinics (Sao Paulo) 2008;63:285-8.
12) Hirugade S.T., Talpallikar M.C., Deshpande A.V. et al. Rapunzel syndrome with a long tail. Indian J Pediatr 2001;68:895-6.
13) Naik S., Gupta V., Rangole A. et al. Rapunzel syndrome reviewed and redefined. Dig Surg 2007;24:157-61.
14) Gorter R.R., Kneepkens C.M., Mattens E.C. et al (2010) Management of trichobezoar: case report and literature review. Pediatr Surg Int 26:457-463
- Singla S.L., Rattan K.N., Kaushik N et al. Rapunzel syndrome: a case report. Am J Gastroenterol 1999; 94: 1970-71
16) Shad wan A and Mohammad A. "Small bowel obstruction due to trichobezoar: role of upper endoscopy in diagnosis”. Gastrointestinal Endoscopy Б2.6 (2000): 7G4-7G6
17)
18) Nirasawa V. Mori T., Ito Y., Tanaka H. et al. Laparoscopic removal of a large gastric trichobezoar. J Pediatr Surg 1998;33:663-5.
19) Marique L., Wirtz M., Henkens A. et al. J Gastrointest Surg (2017) 21: 1093
20) Dorn H.F., Gillick J.L., Stringel G. Laparoscopic intragastric removal of giant trichobezoar. JSLS 2010;14:259-62.
21) Kanetaka K., Azuma T., Ito S. et al. Two-channel method for retrieval of gastric trichobezoar: report of a case. J Pediatr Surg 2003;38:e7
22) Shami S.B., Jararaa A.A., Hamade A. et al. Laparoscopic removal of a huge gastric trichobezoar in a patient with trichotillomania. Surg Laparose Endosc Pereutan Tech 2007;17:197-200.
23) Yau K.K., Siu W.T., Law B.K. et al. Laparoscopic approach compared with conventional open approach for bezoar-induced small-bowel obstruction. Arch Surg 2005:140:972-5.
24) Frey A.S., McKee M., King I.A. et al. Hair apparent: rapunzel syndrome. American journal of Psychiatry 2005: 162:242-43